Sau 14 năm kể từ hướng dẫn 2012, KDIGO đã chính thức công bố bản cập nhật 2026 với những thay đổi mang tính bước ngoặt trong chẩn đoán và điều trị thiếu máu trên bệnh nhân CKD.
Hướng dẫn nhằm định hướng chăm sóc cho cả người lớn và trẻ em bị thiếu máu kèm CKD, bất kể đã điều trị thay thế thận hay chưa, đồng thời bao quát các cấu phần chính gồm đánh giá chẩn đoán, điều trị sắt, thuốc kích thích tạo hồng cầu (ESA), thuốc ức chế prolyl-hydroxylase của yếu tố cảm ứng thiếu oxy (HIF-PHI) và chỉ định truyền hồng cầu.
Định nghĩa lại bản chất thiếu sắt
Sự phân chia cũ giữa “thiếu sắt tuyệt đối” và “thiếu sắt chức năng” nay được thay thế bằng các khái niệm khoa học hơn:
– Thiếu sắt hệ thống (Systemic iron deficiency): Phản ánh tình trạng cạn kiệt cả lượng sắt dự trữ và sắt lưu thông.
– Hạn chế tạo hồng cầu do thiếu sắt (Iron-restricted erythropoiesis – IRE): Một trạng thái mà sắt dù có thể hiện diện trong các kho dự trữ nhưng không thể huy động để tạo máu. Sự thay đổi này làm nổi bật vai trò của tình trạng viêm hệ thống và hormone hepcidin. Trong bệnh thận mạn, viêm kích thích tăng tiết hepcidin, từ đó phong tỏa kênh Ferroportin (FPN1) trên bề mặt các đại thực bào. Kết quả là sắt bị “giam cầm”, không thể giải phóng vào dòng máu để phục vụ quá trình tạo hồng cầu tại tủy xương. Thuật ngữ hạn chế tạo hồng cầu do thiếu sắt’ cung cấp cơ sở lý luận giải thích tại sao việc điều trị bằng sắt có thể làm tăng nồng độ Hb và giảm nhu cầu sử dụng ESA, ngay cả khi nồng độ sắt cao hơn mức thường được coi là thiếu hụt.
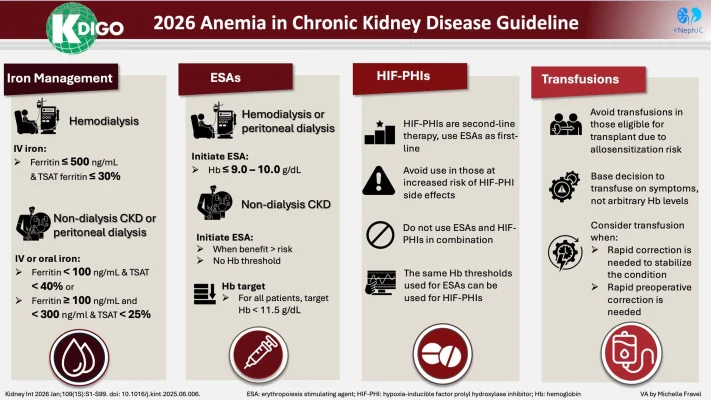
KDIGO 2026 chuẩn hóa bộ xét nghiệm nền cho mọi người bệnh CKD có nghi ngờ thiếu máu hoặc cần theo dõi định kỳ gồm công thức máu, hồng cầu lưới (hoặc chỉ số sản
xuất hồng cầu lưới), ferritin và TSAT. Tần suất theo dõi tối thiểu được gợi ý theo mức độ nặng của CKD:
– CKD giai đoạn 3: theo dõi hằng năm
– CKD giai đoạn 4: theo dõi tối thiểu 2 lần/năm
– CKD giai đoạn 5: theo dõi tối thiểu mỗi 3 tháng.
Về phác đồ điều trị sắt
KDIOGO 2026 đưa ra các khuyến nghị:
– Ở người bệnh CKD G5HD: khởi trị sắt khi ferritin ≤500 ng/mL và TSAT ≤30%
– Ở những người bị thiếu máu và CKD G5HD đang bắt đầu điều trị bằng sắt, đề xuất sử dụng sắt tiêm tĩnh mạch (i.v.) thay vì sắt uống
– Ở những người bị thiếu máu và bệnh thận mạn tính chưa lọc máu hoặc bệnh thận CKD G5PD, đề nghị bắt đầu bổ sung sắt nếu: Ferritin <100 ng/ml (<100 mg/l) và TSAT <40% hoặc Ferritin ≥ 100 ng/ml (‡100 mg/l) và ≤ 300 ng/ml (<300 mg/l) và TSAT <25%.
– Ở những người bị thiếu máu và bệnh thận mạn tính chưa lọc máu (HD) và bắt đầu điều trị bằng sắt, đề xuất sử dụng sắt đường uống hoặc sắt đường tĩnh mạch dựa trên giá trị và sở thích của người bệnh, mức độ thiếu máu và thiếu sắt, cũng như hiệu quả tương đối, khả năng dung nạp, tính sẵn có và chi phí của mỗi loại.
– Ở những người mắc bệnh thận mạn tính được điều trị bằng sắt, việc tạm ngừng bổ sung sắt định kỳ là hợp lý nếu ferritin >700 ng/ml (>700mg/l) hoặc TSAT ≥ 40%
Về phác đồ ESA
KDIGO 2026 làm rõ ngưỡng khởi trị trong nhóm lọc máu và mục tiêu Hb trong duy trì:
– Ở người bệnh CKD G5D (HD/PD): bắt đầu ESA khi Hb ≤9,0–10,0 g/dL, nhằm giảm nhu cầu truyền hồng cầu và cải thiện chức năng.
– Ở người bệnh CKD không lọc máu (kể cả ghép thận và trẻ em), thời điểm bắt đầu ESA được cá thể hóa dựa trên triệu chứng, nguy cơ cần truyền máu, lợi ích cải thiện chất lượng sống và nguy cơ biến cố liên quan ESA.
– Ở người lớn bị thiếu máu và bệnh thận mạn tính được điều trị bằng ESA, khuyến nghị đặt mục tiêu mức Hb dưới 11,5 g/dl (115 g/l), đồng thời nhấn mạnh kiểm soát tốc độ tăng Hb: sau khởi trị hoặc chỉnh liều cần theo dõi Hb mỗi 2–4 tuần và điều chỉnh để tránh tăng quá nhanh; khi Hb tăng cao nhưng chưa vượt ngưỡng, ưu tiên giảm liều thay vì ngừng hẳn để tránh dao động Hb lớn.
Về phác đồ HIF-PHI
KDIGO 2026 cập nhật theo hướng thận trọng. Do còn hạn chế dữ liệu an toàn dài hạn và có tín hiệu nguy cơ mạch máu ở một số bằng chứng, hướng dẫn nêu quan điểm thực hành rằng ESA vẫn là lựa chọn ưu tiên cho đa số người bệnh. KDIGO 2026 nhấn mạnh không phối hợp ESA với HIF-PHI, sử dụng liều thấp nhất đạt mục tiêu cải thiện triệu chứng và giảm truyền máu. Theo dõi Hb sau 2–4 tuần khi bắt đầu/chỉnh liều, sau đó mỗi
4 tuần; nếu không đạt đáp ứng tạo hồng cầu mong muốn sau 3–4 tháng, cần ngừng thuốc. HIF-PHI được khuyến cáo tránh hoặc cân nhắc rất thận trọng ở một số tình huống nguy cơ (ví dụ: mang thai; biến cố tim mạch hoặc huyết khối gần đây; suy gan; một số bệnh lý ung thư…), và cần tạm ngừng khi xuất hiện biến cố tim mạch/huyết khối hoặc chẩn đoán ung thư mới.
Về truyền hồng cầu
KDIGO 2026 chuyển từ “ngưỡng Hb cứng” sang đánh giá theo triệu chứng và bối cảnh, nhấn mạnh thực hành tiết kiệm truyền máu, đặc biệt ở người bệnh có khả năng ghép thận nhằm giảm nguy cơ mẫn cảm với kháng nguyên lạ. Truyền máu được cân nhắc khi cần nâng Hb nhanh trong tình huống cấp (xuất huyết cấp, mạch vành không ổn định, cần tối ưu Hb trước phẫu thuật), hoặc khi ESA/HIF-PHI không hiệu quả hay chống chỉ định.
Kết luận
Hướng dẫn KDIGO 2026 về thiếu máu ở bệnh thận mạn cập nhật toàn diện hướng dẫn năm 2012 dựa trên bằng chứng mới, chẩn đoán chính xác hơn bằng các thuật ngữ mới, chủ động hơn trong quản lý sắt và thận trọng, cá nhân hóa trong việc sử dụng các liệu pháp kích thích tạo máu.
Nguồn: KDIGO 2026